 Imagem 1: Ultrassonografia transvaginal (USG TV), sem doppler, nível uterino.
Imagem 1: Ultrassonografia transvaginal (USG TV), sem doppler, nível uterino.
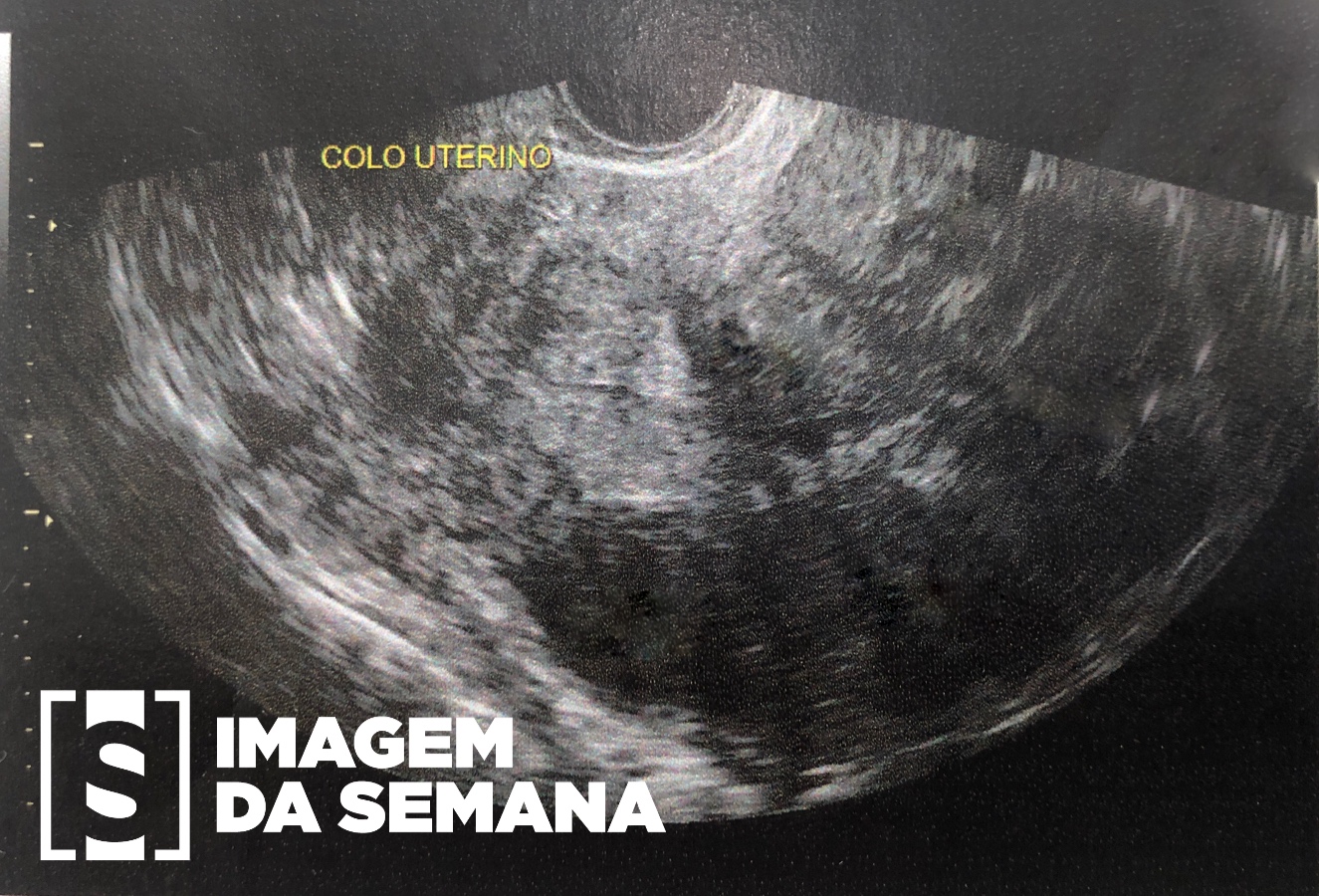
Paciente do sexo feminino, 42 anos, G7P1A6, com queixa de dismenorreia (intensidade 10/10), menorragia, polimenorreia e polaciúria há mais de 5 anos, além de indisposição recente. Nega dispareunia. Refere um filho vivo e seis abortos, sendo duas fertilizações in vitro, ambas sem sucesso. Apesar disso, não tem mais desejo de engravidar. História familiar negativa para câncer uterino. Ao exame: paciente hipocorada, presença de massas pélvicas palpáveis. Solicitada ultrassonografia transvaginal (USG TV).